СРАВНИТЕЛЬНЫЙ АНАЛИЗ ОТДАЛЕННЫХ РЕЗУЛЬТАТОВ
РАДИКАЛЬНОГО ХИРУРГИЧЕСКОГО
ЛЕЧЕНИЯ ПЕРИАМПУЛЯРНОГО РАКА С ИСПОЛЬЗОВАНИЕМ КЛИНИЧЕСКОГО И ИММУННОФЕРМЕНТНОГО
МЕТОДОВ ОБСЛЕДОВАНИЯ БОЛЬНЫХ
Современное
состояние хирургии опухолей периампулярной зоны
свидетельствует, что после радикальных операций пятилетняя выживаемость
в среднем достигает 30-36% ( Pellegrini C.A. et
al.,1989; Trede M. et al., 1990; Carey L.C., 1992; Cameron
J.L. et al., 1993).
Полученные
показатели выживаемости больных периампулярным раком после радикальных
операций выполненных по разработанной нами технологии превысили таковые после
выполнения стандартной ПДР. Также имеется значительное различие в трех- и
пятилетней выживаемости при раке БДС и головке ПЖ, что согласуется
с литературными данными (Новиков С.В., Рогаль М.Л., 1996) .
Показатели
выживаемости больных, перенесших ПСПДР с регионарной лимфаденэктомией и больных
оперированных по стандартной методике, представлены в таблицах 8 и
9.
В таблице
8 приведены данные о выживаемости больных основной
группы. В группе больных с размерами первичной опухоли Т1-Т3 и без отдаленных
метастазов (М0), трехлетняя выживаемость составила 39%, пятилетняя - 22,2%. В
основной группе больных с опухолью ПЖ у шестерых распространенность процесса
соответствовала Т3 (опухоль вышла за пределы ПЖ) и у одного выявлен отдаленный
имплантационный метастаз (М1).
Таблица
8
ВЫЖИВАЕМОСТЬ БОЛЬНЫХ,
ПЕРЕНЕСШИХ ПСПДР С РЕГИОНАРНОЙ ЛИМФАДЕНЭКТОМИЕЙ
|
Локализация |
Выживаемость (%) |
Средняя продолжи- |
||
|
опухоли |
|
|
|
тельность жизни |
|
(орган) |
1 |
3 |
5 |
больных не
проживших |
|
|
год |
года |
лет |
пять лет (мес) |
|
Головка |
|
|
|
|
|
поджелудочной |
|
|
|
|
|
железы |
88% |
28% |
16% |
18,13 |
|
Большой |
|
|
|
|
|
дуоденальный |
|
|
|
|
|
сосочек |
92,6% |
72,2% |
55,6% |
26,21 |
Таблица
9
ВЫЖИВАЕМОСТЬ БОЛЬНЫХ,
ПЕРЕНЕСШИХ ПДР БЕЗ РЕГИОНАРНОЙ ЛИМФАДЕНЭКТОМИИ
|
Локализация |
Выживаемость (%) |
Средняя продолжи- |
||
|
опухоли |
|
|
|
тельность жизни |
|
(орган) |
1 |
3 |
5 |
больных не
проживших |
|
|
год |
года |
лет |
пять лет (мес) |
|
Головка |
|
|
|
|
|
поджелудочной |
|
|
|
|
|
железы |
45% |
15% |
0% |
15,63 |
|
Большой |
|
|
|
|
|
дуоденальный |
|
|
|
|
|
сосочек |
88,9% |
38,6% |
22,7% |
19,18 |
При
сравнении отдаленных результатов в случае выполнения операции по
разработанной технологии и стандартной методике, разница в показателях
отдаленной выживаемости является высоко достоверной при раке головки ПЖ за один
год и пять лет, при раке БДС - за три года и пять
лет (0,001<р<0,01). Достоверной является и разница в
трехлетней выживаемости при раке головки ПЖ (0,01<р<0,05).
У
одного больного из с раком головки ПЖ (T3 N1 M1), осложненном
изъязвлением ДПК и профузным внутренним кровотечением ПСПДР
по предложенной технологии была выполнена по экстренным показаниям. Больной
благополучно был выписан на 15 сутки после операции и прошел курс химиотерапии
(цитостатики вводились селективно в общую печеночную артерию и реканализированную
пупочную вену). Через четыре месяца больной
погиб в клинике от печеночной недостаточености, вызванной массивными
некрозами метастатических очагов. При патологоанатомическом исследовании все
метастастазы в печени были представлены очагами некроза или абсцессами, других
признаков распространения опухоли выявлено не было. Таким
образом, выполненная операция оказалась достаточной, чтобы радикально
удалить первичную опухоль и метастазы в лимфоузлах. По всей видимости, дальнейшее
развитие способов химиотерапии и реабилитации больных обеспечат выздоровление
больных с периампулярным раком распростаняющимся за пределы первично
пораженного органа.
Таким
образом, выживаемость в течение первого года в группе больных без
отдаленных метастазов составила 92%.
При
анализе выживаемости в основной группе больных с раком БДС, при сопоставлении результатов
установлено, что у больных с величиной опухоли соответственно
Т4 трехлетняя выживаемость составила 25%, а пятилетняя не
отмечена (0%). В то время как в группе больных с размерами
опухоли Т1-Т3 - 85% и 65%,
соответственно.
В
группе пациентов с поражением БДС в контрольной группе, четверо
имели опухоль прорастающую головку ПЖ более чем на 2 см (Т4) и двое
отдаленные метастазы в стенке желчного пузыря (М1). Больные с отдаленными
метастазами не пережили трехлетний срок, прожив 13 и 15 месяцев
соответственно. Таким образом, выживаемость более пяти лет в группе больных с
распространением опухоли на головку ПЖ менее чем 2 см и без отдаленных
метастазов, составляет 26,3%.
Больные
контрольной группы с раком головки ПЖ любой степени распространенности
первичной опухоли не пережили пятилетний срок и только трое (15%)
прожили более трех лет.
У
двух больных с заболеванием БДС, у которых была выявлена преинвазивная
карцинома (Тis), достигнуто стойкое послеоперационное выздоровление. Среди
больных с поражением ПЖ опухолей стадии Tis - не выявлено (Новиков
С.В., 1997).
Исследования
изменения содержания антигена СА 19-9 в
сыворотка крови оперированных больных проводились в
течение двух лет (1995-1996 гг.), когда радикальные операции выполнялись
исключительно по разработанной технологии, что позволило обследовать
достаточную для проведения анализа группу больных. В тоже время, проведено
изучение уровня маркера у больных, которым радикальная операция была
выполнена в предыдущие годы, что позволило увеличить сроки мониторирования и
подтвердить исключительную эффективность предложенной технологии лечения
периампулярных опухолей.
Исследования
выполнялись в различные сроки до- и послеоперационного периода с целью
уточнения следующих показателей:
а).
В дооперационном периоде - определение контрольного уровня
маркера, дифференциальная диагностика воспалительных изменений
и опухолевого поражения, характеристика распространенности новообразования
и уточнение его стадии;
б).
В раннем послеоперационном периоде - оценка радикальности
выполненных операций и прогнозирование результатов лечения;
в).
В позднем послеоперационном периоде - мониторирование состояния радикально
оперированных больных, своесременная диагностика рецидива опухоли.
Всего
с применением методики определения маркера
СА 19-9 в сыворотке крови выполнено 285 исследований у 55 больных,
включая больных с уточненным гистологически диагнозом
хронического панкреатита и с неоперабельным периампулярным раком. У больных
хроническим осложненным панкреатитом (10 случаев) были выполнены
различные типы операций с удалением не менее 1/3 массы ПЖ. Больным опухолью
IV стадии были выполнены шунтирующие операции (10 случаев).
Результаты
и динамика изменения уровня маркера СА 19-9 у больных представленных
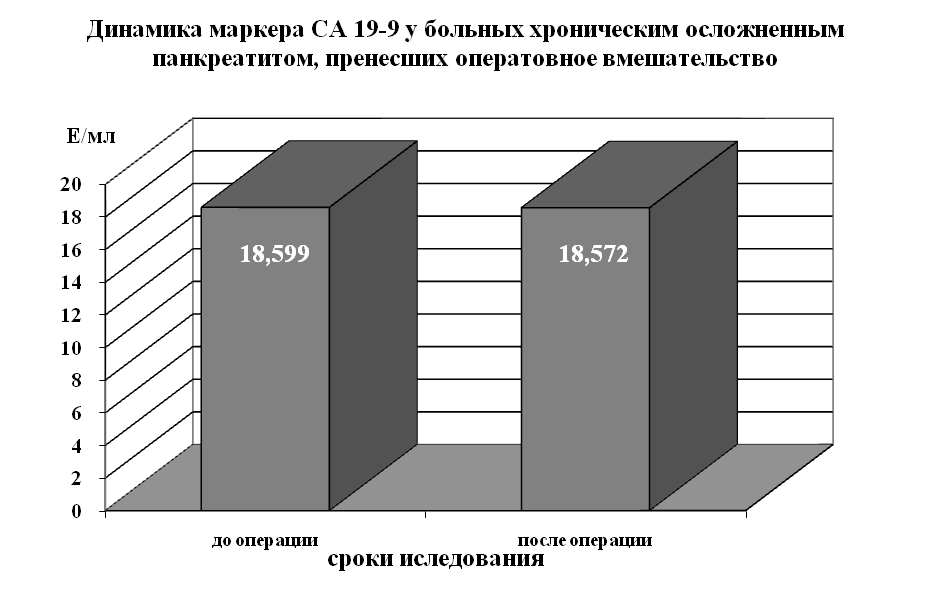
групп приведены на диаграммах 2, 3 и 4.
Диаграмма 2
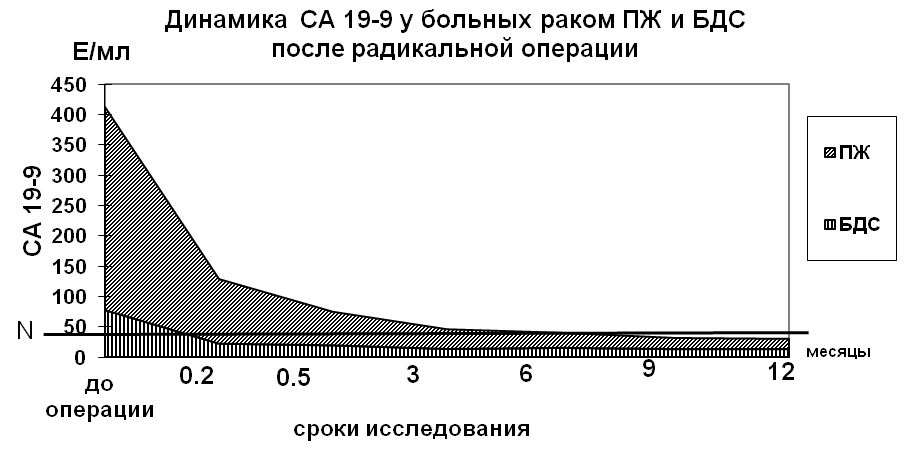
Все результаты достоверны.
Диаграмма 3
Диаграмма
4
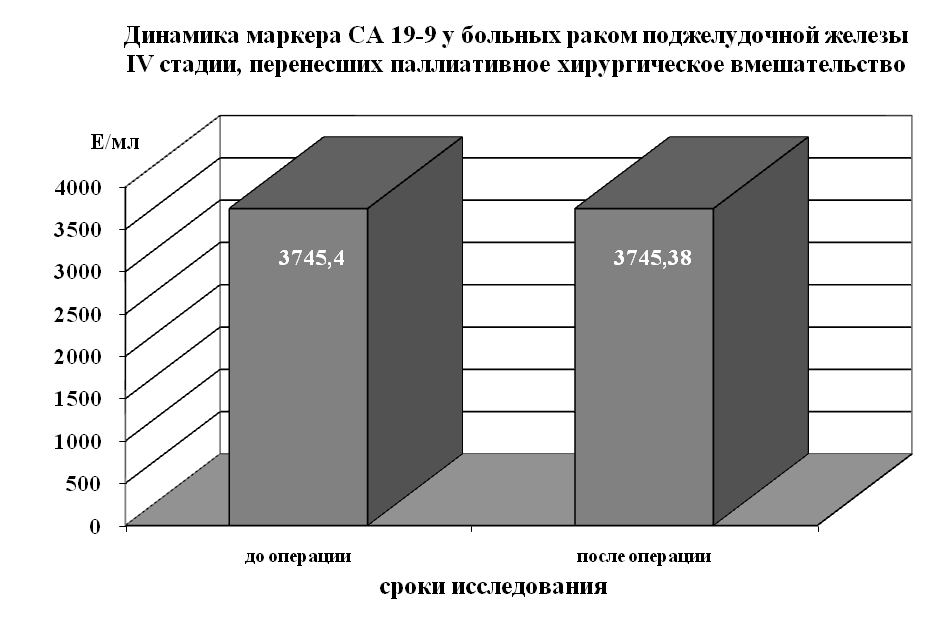
Представленные данные наглядно демонстрируют различие в до- и послеопрерационных показателях уровня маркера СА 19-9 у больных периампулярным раком после радикальной операции и в случае паллиативных вмешательств. У больных с воспалительными изменениями поджелудочной железы количественных изменений маркера в сыворотке крови не произошло, несмотря на удаление значительной массы измененной ткани железы.
Краснодар-2008
· Новиков С.В.
· кмн, врач-хирург высшей категории, врач УЗД,
· специалист по минимально инвазивным вмешательствам под УЗ-контролем