ГЛАВА 4. РЕЗУЛЬТАТЫ И АЛГОРИТМ ИНСТРУМЕНТАЛЬНОГО ОБСЛЕДОВАНИЯ БОЛЬНЫХ ОСЛОЖНЕННЫМ ХРОНИЧЕСКИМ ПАНКРЕАТИТОМ
Дооперационная
диагностика морфологических изменений ПЖ, панкреатической протоковой системы,
окружающих органов, выраженности воспалительного процесса при ХП играет
решающее значение в определении тактики лечения, вида и объема хирургического
вмешательства.
Для
максимально полного предоперационного изучения органов ГПДК и протоковой системы
ПЖ всем больным в РЦФХГ проводится комплексное инструментальное обследование,
сочетающее различные диагностические методы: УЗИ (в том числе
импульсно-волновую допплерографию, цветовое допплеровское картирование и
интраоперационное), РХПГ, КТ, гастродуоденографию, прямую интраоперационную
вирсунгоскопию.
Инструментальное
обследование начинали с трансабдоминального УЗИ, затем выполняли РХПГ с ЭПСТ,
КТ, гастродуоденографию.
Определяли:
1) размеры головки ПЖ (В-Д, К-К);
2)
диаметр
ГПП на всем протяжении;
3)
наличие вирсунголитиаза и локализацию конкрементов;
4)
характер
изменений паренхимы (фиброз, панкреатолитиаз), локализацию панкреатолитов;
5)
наличие,
локализацию и размеры кист ПЖ, их связь с ГПП;
6)
диаметр
холедоха на протяжении;
7)
диаметр
ВВ, ВБВ, селезеночной вены и скорость кровотока в них.
По
результатам наших исследований, трансабдоминальное УЗИ позволяет не только выявить
стеноз (обтурацию) ГПП с протоковой гипертензией на разных уровнях (престенотическая
дилятация), но и детализировать этиологические особенности дуктального блока.
Среди причин, вызывающих стеноз ГПП на уровне головки ПЖ и выявляемых при трансабдоминальном УЗИ, нами отмечены: вирсунго- и панкреатолитиаз, фиброз, кисты головки, либо их сочетание (рис. 4.1 –4.6).
Рис. 4.1. Эхограмма. Блок главного панкреатического протока на уровне головки, обусловленный вирсунголитиазом.
1. Расширенный ГПП. 2. Группа вирсунголитов, вызывающих стеноз ГПП. 3. Селезеночная вена. 4. Панкреатолиты хвоста ПЖ.
По нашим наблюдениям, при трансабдоминальном УЗИ возможны трудности в определении связи кист с ГПП и в диагностике локализации кальцинатов по отношению к просвету ГПП, т.к. панкреатолитиаз и вирсунголитиаз в данном случае часто имеют аналогичную эхо-картину.
Рис. 4.2. Эхограмма. Блок главного панкреатического протока на уровне головки, обусловленный ее фиброзом.
1. Фиброзированная головка ПЖ (В-Д размер
Рис. 4.3.
Эхограмма. К-К (
Рис. 4.4. Эхограмма. Стеноз главного панкреатического протока в головке, обусловленный сочетанием фиброза и вирсунголитиаза.
1.Расширенный ГП. 2. Вирсунголит в просвете ГПП. 3. Уровень стеноза ГПП.
Рис. 4.5. Эхограмма. Стеноз главного панкреатического протока в головке, обусловленный сочетанием фиброза и кисты крючковидного отростка.
1.Расширенный ГПП (
4. Селезеночная вена. 5. Верхняя брыжеечная артерия.
Рис. 4.6. Эхограмма. Тотальный панкреатолитиаз, вирсунголитиаз, изменения главного панкреатического протока по типу «цепи озер».
Рис. 4.7. Эхограмма. Блок главного панкреатического протока на уровне перешейка, обусловленный вирсунголитиазом.
1.
Расширенный ГПП (
Рис. 4.8. Эхограмма. Воротная вена на протяжении с определением диаметра.
1.ВБВ. 2. ВВ в проекции головки ПЖ. 3. ВВ краниальнее головки ПЖ. 4. Головка ПЖ с панкреатолитами.
Среди причин, вызывающих стеноз ГПП на уровне перешейка ПЖ и выявленных при трансабдоминальном УЗИ, нами отмечены: изолированный вирсунголитиаз (рис. 4.7), постнекротическая интрапанкреатическая киста, очаг постнекротического склероза. При этом отмечается престенотическая дилятациия ГПП в хвосте ПЖ при нормальном его диаметре в головке.
УЗИ также позволило нам дооперационно изучить состояние вен портальной системы – выявить экстравазальную компрессию вен путем определения их диаметра (рис. 4.8).
Рис. 4.9. Эхограмма с импульсно-волновой допплерограммой. Воротная вена с определением скорости кровотока1.Головка ПЖ. 2. ВВ краниальнее головки ПЖ (скорость кровотока 14см/ сек). 3. Печень.4. Желчный пузырь.
Рис. 4.10. Эхограмма с импульсно-волновой допплерограммой. Верхняя брыжеечная вена с определением скорости кровотока.
1.Головка ПЖ. 2. ВБВ каудальнее головки ПЖ (скорость кровотока 19,2 см/ сек).
С целью дальнейшей детализации состояния венозного русла мы определяли линейную и объемную скорости кровотока (с учетом диаметра сосуда) по каждой из вен портальной системы в режиме импульсно-волновой допплерографии (рис. 4.9 – 4.12). При этом наблюдали замедление кровотока краниальнее стеноза.
Рис. 4.11. Эхограмма с импульсно-волновой допплерограммой. Селезеночная вена с определением скорости кровотока.
1. Головка ПЖ. 2. Селезеночная вена (скорость кровотока 25,7 см/ сек).
Рис. 4.12. Эхограмма с цветовым допплеровским картированием. Тромбоз воротной вены с сосудистыми коллатералями.
1. Выраженные сосудистые коллатерали. 2. Тромбированная ВВ без признаков кровотока.
Рис. 4.13. Интраоперационная эхограмма.
1.Престенотическая дилятация ГПП. 2. Стенозированный ГПП. 3. Селезеночная вена.
4. Постнекротический очаг фиброза в головке ПЖ. 5. Головка ПЖ.
При подозрении на тромбоз венозных сосудов, мы также оценивали наличие кровотока по магистральным венам и коллатералям в режиме цветового допплеровского картирования (рис. 4.12). При этом, при полном тромбозе, наблюдалось отсутствие допплеровских сигналов внутри просвета сосуда. В случаях частичного тромбоза допплеровский спектр имел признаки турбулентности на фоне повышения скорости кровотока.
УЗИ
ПЖ также повторяли в динамике после проведения ЭПСТ для оценки ее эффективности
в дренировании протоковой системы ПЖ и установления показаний к полостной операции.
Для окончательной детализации изменений ГПП, определения локализации и размеров кист и кальцинатов, а также исключения опухолевого поражения ПЖ всем пациентам проводили интраоперационное УЗИ (рис. 4.13 – 4.16). Применение данного метода, в частности, позволило дифференцировать стриктуру ГПП, обусловленную панкреатолитиазом, от обтурации, вызванной вирсунголитами (рис. 4.14), и определить связь кист с ГПП.
Рис. 4.14. Эхограмма. Блок главного панкреатического протока в головке, обусловленный панкреатолитиазом.
1. Престенотическая дилятация ГПП. 2. Панкреатолиты, вызвавшие стеноз ГПП.
Рис. 4.15. Интраоперационная эхограмма больного В. Ятрогенная стриктура ГПП в терминальном отделе.
1. Расширенный в терминальном отделе ГПП. 2. Головка ПЖ. 3. ВВ. 4. Крючковидный отросток ПЖ.
Следующим этапом обследования выполняли РХПГ с обязательной ЭПСТ. У пациентов с обтурационным ХП, вызванном доброкачественными заболеваниями БДС, после ЭПСТ наблюдалось уменьшение диаметра холедоха и ГПП, что послужило отказом от оперативного лечения. РХПГ позволила не только выявить стеноз (обтурацию) ГПП на разных уровнях и его престенотическую дилятацию, но и детализировать некоторые этиологические особенности дуктального блока (рис. 4.17 – 4.21).
Рис. 4.16. Интраоперационная эхограмма.
1. Стеноз ГПП. 2. Кистозное расширение ГПП.
Рис. 4.17. Холангиопанкреатограмма. Стеноз главного панкреатического протока на уровне БДС.
1. Уровень стеноза – БДС. 2. Дилятированный холедох. 3. Дилятированный ГПП.
Рис. 4.18. Холангиопанкреатограмма. Продленный стеноз главного панкреатического протока на уровне головки, обусловленный фиброзом.
1. Дилятированный ГПП. 2. Дилятированный холедох. 3. Уровень стеноза ГПП и холедоха – головка ПЖ.
При РХПГ нами выявлены следующие причины протоковой гипертензии: патология БДС (рис. 4.17), фиброз головки (продленная стриктура) (рис. 4.18), вирсунголитиаз (тени камней или дефекты наполнения) (рис. 4.20), а также изменения по типу «цепи озер» (рис. 4.19).
Рис. 4.19. Холангиопанкреатограмма. Изменения главного панкреатического протока по типу «цепи озер».
1. «Четкообразный» ГПП. 2. Холедох.
Рис. 4.20. Холангиопанкреатограмма. Блок ГПП на уровне головки ПЖ, обусловленный вирсунголитиазом.
1. Расширенный ГПП. 2. Крупный вирсунголит терминального отдела ГПП в сочетании со стриктурой.
Рис. 4.21. Холангиопанкреатограмма. Блок ГПП на уровне перешейка.
1.ГПП в головке ПЖ не расширен. 2. Уровень блока ГПП – перешеек.
Проведенные исследования также позволили подтвердить стеноз (блок) ГПП на уровне перешейка, но без определения его этиологических особенностей (рис 4.21).
В оценке протоковой системы ПЖ, особенно в случаях полного блока ГПП, когда дистальные отделы протока недоступны вирсунгографии (рис. 4.21) ценную информацию также дает ретроспективный анализ выполненных при предыдущих госпитализациях больного фистулограмм (рис. 4.22 – 4.23).
Рис. 4.22. Фистулограмма. Наружный истинный хронический панкреатический свищ.
1. Стеноз ГПП на границе тела – хвоста, обусловленный постнекротическим склерозом ПЖ. 2. Панкреатограмма хвоста ПЖ. 3. Дренажная трубка – артифициальный свищ ПЖ после оперативного лечения панкреонекроза (оментобурсолапаростомии, дренирования забрюшинной флегмоны).
Рис. 4.23. Фистулограмма. Дренированная наружу под УЗ-контролем киста крючковидного отростка головки ПЖ, связанная с ГПП.
1. Стеноз ГПП, обусловленный фиброзом головки ПЖ. 2. ДПК. 3. Дилятированный ГПП. 4. Остаточная полость кисты крючковидного отростка.5. Дренажная трубка.
Следующим этапом обследования выполняли КТ. Хотя, по нашим наблюдениям, томография и не играет ключевой роли в выявлении панкреатической протоковой гипертензии, но в то же время дает возможность детализировать изменения паренхимы ПЖ: локальное или диффузное изменение размеров (рис. 4.26 – 4.27); очаговые образования и их локализацию (кисты, очаги фиброза, кальцинаты) (рис. 4.24, 4.26, 4.27); денситометрическую плотность, четкость и ровность контуров.
Рис. 4.24. Компьютерная томограмма. Стеноз главного панкреатического протока, обусловленный постнекротическим очагом фиброза в головке железы.
1. Очаг фиброза в головке ПЖ. 2. Дилятированный ГПП.
Рис. 4.25. Компьютерная томограмма. Стеноз главного панкреатического протока, обусловленный фиброзом головки железы.
1. Фиброзно-измененная головка ПЖ. 2. Дилятированный в теле и хвосте ГПП.
Рис. 4.26. Компьютерная томограмма. Стеноз главного панкреатического протока, обусловленный фиброзом головки и кистой крючковидного отростка.
1. Увеличенная фиброзированная головка ПЖ. 2. Киста крючковидного отростка. 3. Дилятированный ГПП. 4. Увеличенный желчный пузырь.
Рис. 4.27. Компьютерная томограмма. Стеноз главного панкреатического протока, обусловленный фиброзом и множественными кистами головки.
1. Увеличенная фиброзированная головка ПЖ. 2. Кисты головки. 3. Дилятированный ГПП. 4. Увеличенный желчный пузырь.
Завершали обследование выполнением полипозиционной гастродуоденографии (рис. 4.28) для выявления ХДН, обусловленной сдавлением ДПК увеличенной головкой ПЖ.
Рис. 4.28. Гастродуоденограмма. Сдавление двенадцаперстной кишки увеличенной головкой поджелудочной железы.
1. ДПК. 2. Участок сдавления – нисходящая ветвь ДПК.
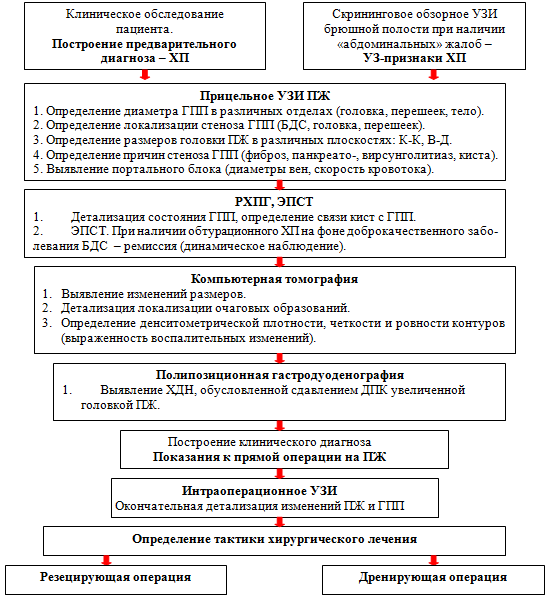
Необходимость
выполнения комплекса диагностических исследований обусловлена многообразием
выявленных морфологических изменений ПЖ и ГПП в процессе обследования больных
ХП, осложненным протоковой гипертензией, а также некоторыми техническими ограничениями
различных методов в выявлении уровня и этиологических особенностей дуктального
блока.
Опыт лечения больных ХП с панкреатической протоковой гипертензией показал, что выполнение инструментального обследования в перечисленном объеме и последовательности дает возможность полностью исследовать ПЖ и ее протоковую систему, а также выявить осложнения со стороны холедоха (стеноз интрапанкреатического отдела) и ДПК (ХДН за счет сдавления увеличенной головкой), вен портальной системы (портальный блок). Это позволило расположить порядок и направленность инструментальных обследований в виде предложенного алгоритма (рис. 4.29), соблюдение которого повысило информативность диагностических мероприятий при выявлении панкреатической протоковой гипертензии.